Dr. Riccardo Dalle Grave
Unità di Riabilitazione Nutrizionale Casa di Cura Villa Garda
INTRODUZIONE
Dal 2013 il Manuale Diagnostico e Statistico dei Disturbi Mentali dell’Associazione Psichiatrica Americana (DSM-5), la classe medica distingue tre principali disturbi dell’alimentazione: l’anoressia nervosa, la bulimia nervosa e il disturbo da binge-eating. Accanto a essi è stata descritta un’ampia ed eterogenea categoria che in questo libro sarà chiamata “altri disturbi dell’alimentazione”. Questi ultimi sono disturbi dell’alimentazione clinicamente significativi che non soddisfano tutti i criteri diagnostici dei tre disturbi principali.
In questo articolo la descrizione delle principali categorie diagnostiche vi permetterà di capire, se pensate di avere un problema alimentare e, in particolare se soffrite di anoressia nervosa, bulimia nervosa, disturbo da binge-eating o di altri disturbi dell’alimentazione.
ANORESSIA NERVOSA
Chi colpisce
L’anoressia nervosa fu descritta la prima volta dal medico inglese Richard Morton nel 1694 e fino a trent’anni fa è stata considera una malattia rara. Oggi invece sembra colpire lo 0,28% delle adolescenti e delle giovani donne adulte dei paesi occidentali. In Italia i dati a nostra disposizione evidenziano che ha una distribuzione uniforme: Italia del nord 0,36 %, Italia centrale 0,4-0,36%, Italia del sud 0,2%. Nei paesi anglosassoni pare che abbia avuto un aumento dal 1930 al 1970, ma nessun incremento dopo tale periodo; in Italia, purtroppo, non abbiamo dati a disposizione per valutare questo fenomeno.
Il 90-95% delle persone colpite appartiene al sesso femminile e i maschi costituiscono tuttora una minoranza. L’età d’esordio del disturbo è compresa nella maggior parte dei casi tra i 12 e i 25 anni, con un doppio picco di maggiore frequenza a 14 e 18 anni; negli ultimi tempi sono stati diagnosticati casi a incidenza più tardiva, dopo i 20-30 anni, e alcuni a insorgenza più precoce, prima dei 12 anni.
È una patologia che colpisce soprattutto la popolazione occidentale, mentre è rara nei Paesi in via di sviluppo, dove non esiste una forte pressione sociale verso la magrezza.
Mentre negli anni Sessanta l’anoressia nervosa colpiva prevalentemente le classi agiate, attualmente è distribuita in modo omogeneo nelle varie classi sociali; ciò è stato confermato anche da due ricerche epidemiologiche eseguite dalla mia équipe a Verona e a Lecce.
In alcune categorie occupazionali l’anoressia nervosa sembra essere molto frequente; i casi tipici sono le professioni che rientrano nel mondo della moda e della danza. Non possiamo affermare con esattezza se sia proprio il lavoro di ballerina o fotomodella a favorire lo sviluppo dell’anoressia nervosa o se, piuttosto, non avvenga che le ragazze a rischio di sviluppare questo disturbo siano particolarmente attratte da professioni che enfatizzano la magrezza del corpo.
Per quanto riguarda la scolarità, non sembrano esserci differenze tra le persone affetta da anoressia nervosa e quelle di pari età e classe sociale. È stata inoltre smentita la convinzione diffusa che i soggetti affetti da anoressia nervosa abbiano un quoziente d’intelligenza superiore alla media: i risultati brillanti, talora osservati in alcuni di loro, sono infatti il risultato dell’impegno posto nello studio più che di particolari doti mnemoniche o intellettive.
Come capire se si è affetti da anoressia nervosa
Una persona è affetta da anoressia nervosa se manifesta tutte e tre le caratteristiche che seguono.
- Sottopeso. Tutte le persone affette da anoressia nervosa, per definizione, devono essere sottopeso, cioè pesare meno di un Indice di Massa Corporea (IMC) di 18,5 – l’IMC si calcola dividendo il peso in kg per l’altezza al quadrato in m – oppure al di sotto di quanto atteso se sono adolescenti o bambini. Il sottopeso deve essere il risultato della restrizione dell’apporto energetico rispetto al necessario.
- Paura d’ingrassare. La seconda peculiarità dell’anoressia nervosa è l’intensa paura di acquistare peso o di diventare grassi, anche quando si è sottopeso. Nonostante le persone affette da anoressia nervosa siano sottopeso, tuttavia sono terrorizzate dall’idea di ingrassare e pensano che il loro peso aumenterà all’infinito se inizieranno a nutrirsi normalmente.
- Eccessiva valutazione del peso e della forma del corpo. Le persone affette da anoressia nervosa sembrano percepire correttamente le proprie dimensioni corporee, ma le giudicano in modo abnorme; sono insoddisfatte del proprio peso e forma del corpo, in particolare considerano troppo grosse alcune parti del proprio corpo (mammelle, pancia, sedere, gambe). Inoltre basano la valutazione di sé principalmente su quello che dice la bilancia; un aumento ponderale determina sensazioni di frustrazione e autosvalutazione; un calo di peso, al contrario, aumenta il senso di autocontrollo, di fiducia personale e di autostima. In alcune persone con un’anoressia nervosa di lunga durata il desiderio di magrezza e il senso di soddisfazione per essere sottopeso si affievoliscono ma, anche se affermano di comprendere razionalmente la necessità di un incremento ponderale, non si comportano in modo da raggiungere tale obiettivo. Nelle persone con anoressia nervosa più giovani è spesso presente un rifiuto ad ammettere la gravità della propria condizione di sottopeso.
L’amenorrea (mancanza di almeno tre cicli mestruali consecutivi) non è necessaria per la diagnosi di anoressia nervosa, ma comunque è un sintomo che deve sempre fare sospettare la presenza di un disturbo dell’alimentazione se compare in un’adolescente o in una giovane donna che restringe l’alimentazione. Nella maggior parte dei casi si tratta di amenorrea secondaria (perdita di mestruazioni dopo un periodo più o meno lungo di cicli regolari); in una minoranza, quando l’anoressia nervosa è insorta prima dello sviluppo puberale, di amenorrea primaria.. Negli uomini sono presenti perdita dell’interesse sessuale e impotenza.
BULIMIA NERVOSA
Chi colpisce
La bulimia nervosa è un disturbo comparso all’inizio degli anni Settanta ed è stata descritta per la prima volta negli studi sulla “bulimaressia” condotti tra gli studenti dei college americani. Nel 1979 il professor Russell pubblicò un articolo intitolato “Bulimia nervosa: un’inquietante variante dell’anoressia nervosa”. Dal 1980 in poi sono stati compiuti più di sessanta studi, per valutarne l’incidenza e la prevalenza, che hanno fornito risultati abbastanza omogenei: il disturbo colpisce circa l’1% delle giovani donne. In Italia gli studi di prevalenza hanno fornito risultati simili a quelli ottenuti negli altri Paesi occidentali.
La maggior parte delle ricerche effettuate suggerisce che la bulimia nervosa sia più frequente oggi che in passato; un’ampia ricerca condotta sulle gemelle del Virginia Twin Registry ha osservato che tra quelle nate dopo il 1960 c’era una maggiore frequenza di storie di bulimia nervosa, quelle nate fra il 1950 e il 1959 erano a rischio intermedio, e le gemelle nate prima del 1950 avevano un rischio minimo.
Anche i clinici di vari Paesi occidentali (Nuova Zelanda, Regno Unito, Canada) hanno notato un aumento drammatico dei casi di richiesta di trattamento della bulimia nervosa; in Italia si è verificata la stessa cosa, forse con alcuni anni di ritardo rispetto ai Paesi anglosassoni (personalmente ho potuto constatare un aumento vertiginoso delle richieste di cura a partire dal 1988). Non sappiamo perché ci sia stato questo incremento improvviso: nessuno sa perché la bulimia nervosa risulti in aumento e non possiamo prevedere che cosa accadrà in futuro, anche se alcuni dati recenti sembra indicare una tendenza verso la diminuzione della sua incidenza.
Come per l’anoressia nervosa, l’età d’esordio del disturbo è compresa tra i 12 e i 25 anni, però nella bulimia nervosa il picco di maggior frequenza è a 17-18 anni. Gli uomini sono colpiti raramente e non abbiamo dati che affermino che il disturbo sia in aumento tra i maschi.
La bulimia nervosa è presente soprattutto tra i bianchi, mentre è rara tra gli afroamericani e nei Paesi in via di sviluppo. Per quanto riguarda la classe sociale la bulimia nervosa sembra essere, come l’anoressia nervosa, distribuita in modo omogeneo.
Le persone colpite sono generalmente di peso normale, alcune lievemente sottopeso, altre leggermente sovrappeso, pochissime in grande sovrappeso.
Come capire se si è affetti da bulimia nervosa
Capire se si è affetti da bulimia nervosa non è semplice come nel caso dell’anoressia nervosa. Molte persone pensano di essere bulimiche ma in realtà non lo sono; per pronunciare una diagnosi di bulimia nervosa devono essere presenti tutte e cinque le seguenti caratteristiche.
- Ricorrenti episodi di abbuffate. Un’abbuffata, traduzione del termine inglese binge-eating, si definisce sulla base di due caratteristiche che devono essere entrambe presenti:
- il consumo di una grande quantità di cibo;
- la sensazione di perdita di controllo sull’atto di mangiare (ad es. sentire che non ci si può astenere dall’abbuffarsi, oppure non riuscire a fermarsi una volta iniziato a mangiare).
- Comportamenti di compenso. La seconda caratteristica importante della bulimia nervosa è che le abbuffate devono essere seguite da condotte compensatorie, finalizzate a prevenire l’aumento di peso. Il mezzo più frequentemente usato è il vomito che, in alcuni casi, può essere autoindotto dopo l’assunzione di qualsiasi cibo, e non necessariamente dopo un’abbuffata.Dopo le abbuffate alcuni individui assumono grandi quantità di lassativi per provocarsi una diarrea acquosa; più raramente usano altri mezzi come i diuretici, gli enteroclismi o i farmaci tiroidei; sono stati anche rilevati casi di alcune persone diabetiche che non assumevano l’insulina dopo un’abbuffata. Alcuni individui affetti da bulimia nervosa non usano il vomito o comportamenti eliminativi, ma digiunano o fanno esercizio fisico in modo eccessivo. Anche se è difficile definire esattamente il digiuno e l’attività fisica eccessiva, convenzionalmente si assume che digiuno equivalga all’assenza di assunzione di cibo per un periodo superiore alle 24 ore, e che l’esercizio fisico sia eccessivo quando interferisce con attività giornaliere importanti, oppure quando avviene in ore o in luoghi inappropriati e continua nonostante condizioni mediche precarie.
- Frequenza delle abbuffate e dei comportamenti di compenso. Perché sia diagnosticata la bulimia nervosa, le abbuffate e le condotte compensatorie devono verificarsi almeno 1 volta la settimana per 3 mesi. Sebbene sia uno standard arbitrario, serve a restringere la diagnosi soltanto alle persone che hanno un disturbo ricorrente e persistente. Stabilire una frequenza minima significa escludere le persone che si abbuffano con minor frequenza, poiché sembra esistere una correlazione (seppure controversa) tra frequenza delle abbuffate e psicopatologia.
- Eccessiva valutazione del peso e della forma del corpo. Come le persone affette da anoressia nervosa, quelle con bulimia nervosa e hanno una valutazione di sé basata in modo predominante sul peso e la forma del corpo. Si sentono sempre in dovere di seguire una dieta e sono terrorizzate dall’idea di aumentare di peso; se questo accade si deprimono e fanno di tutto per dimagrire: spesso è proprio questo il motivo che le spinge a cercare una cura.
- Il disturbo non si manifesta esclusivamente nel corso di episodi di anoressia nervosa. Questo significa che ci sono due disturbi dell’alimentazione, e non uno solo; così a una persona che si abbuffa e vomita ma ha un peso basso (inferiore a un IMC di 18,5) verrà diagnosticata soltanto l’anoressia nervosa con abbuffate/condotte di eliminazione, mentre se l’IMC è maggiore o uguale a 18,5 avrà una diagnosi di bulimia nervosa.
DISTURBO DA BINGE-EATING
Chi colpisce
La prevalenza del disturbo da alimentazione incontrollata nella popolazione con più di 18 anni di età tra le femmine e i maschi è dell’1,6% e dello 0,8%, rispettivamente, mentre negli individui con obesità che ricercano un trattamento per la perdita di peso è del 10%. Rispetto alla bulimia nervosa è presente una maggiore prevalenza nel sesso maschile e in alcune minoranze etniche, come per esempio i neri americani.
Le caratteristiche cliniche di questo disturbo ricalcano quelle della bulimia nervosa; anche qui sono presenti le abbuffate anche se è spesso difficile individuarne la conclusione perché non sono seguito dall’uso sistematico di comportamenti di compenso, come per esempio il vomito autoindotto, che pongono termine all’episodio bulimico. Le persone che ne sono affette si preoccupano moltissimo del proprio comportamento e lo giudicano un serio problema, sia per la sensazione di perdita di controllo che provano, sia per le implicazioni che le abbuffate possono avere sul peso corporeo e sulla salute. I soggetti affetti da disturbo da binge-eating si distinguono da quello con bulimia nervosa per l’assenza di tre caratteristiche fondamentali:
- la dieta ferrea (non è presente né prima né dopo l’abbuffata);
- i comportamenti di compenso (vomito autoindotto, lassativi, diuretici, digiuno, eccessivo esercizio fisico);
- il valore estremamente positivo attribuito alla magrezza.
.Come capire se si è affetti da disturbo da binge-eating
Una persona è affetta da disturbo da binge-eating se soddisfa i seguenti criteri diagnostici:
- Ricorrenti episodi di abbuffate. Come per la bulimia nervosa, un’abbuffata si definisce sulla base di due caratteristiche che devono essere entrambe presenti:
- il consumo di una grande quantità di cibo;
- la sensazione di perdita di controllo sull’atto di mangiare (ad es. sentire che non ci si può astenere dall’abbuffarsi, oppure non riuscire a fermarsi una volta iniziato a mangiare).
- Presenza di tre o più delle seguenti caratteristiche
- Mangiare molto più rapidamente del normale.
- Mangiare fino a sentirsi spiacevolmente pieni.
- Mangiare grandi quantità di cibo anche se non ci si sente fisicamente affamati.
- Mangiare da soli perché a causa dell’imbarazzo per quanto si sta mangiando.
- Sentirsi disgustati verso se stessi, depressi o assai in colpa dopo l’episodio.
- Presenza di marcato disagio riguardo alle abbuffate.
- Frequenza delle abbuffate. L’abbuffata si verifica, in media, almeno 1 volta alla settimana per 3 mesi.
- Assenza di condotte compensatorie. L’abbuffata non è associata alla messa in atto sistematica di condotte compensatorie inappropriate come nella bulimia nervosa, e non si verifica esclusivamente in corso di bulimia nervosa o anoressia nervosa.
ALTRI DISTURBI DELL’ALIMENTAZIONE
Caratteristiche cliniche
Questa categoria si applica a presentazioni in cui i sintomi caratteristici di un disturbo dell’alimentazione che causano un significativo disagio o un danno nel funzionamento sociale, occupazionale o in altre importanti aree predominano ma non soddisfano i criteri pieni per qualsiasi dei disturbi della classe diagnostica dei disturbi della nutrizione e dell’alimentazione.
Studi recenti hanno osservato che gli disturbi dell’alimentazione costituiscono la metà circa dei pazienti ambulatoriali o ricoverati affetti da disturbo dell’alimentazione e come l’anoressia nervosa e la bulimia nervosa sembrano colpire soprattutto le adolescenti e le giovani donne.
Gli altri disturbi dell’alimentazione possono essere divisi in cinque sottogruppi:
- Anoressia nervosa atipica. Sono soddisfatti tutti criteri per l’anoressia nervosa, salvo che nonostante una significativa perdita di peso, il peso dell’individuo è all’interno o al di sopra del range di normalità.
- Bulimia nervosa (a bassa frequenza e/o di durata limitata). Sono soddisfatti tutti criteri per la bulimia nervosa, salvo che le abbuffate e le condotte compensatorie inappropriate si verificano, mediamente, meno di 1 volta alla settimana e/o per meno di 3 mesi.
- Disturbo da binge-eating (a bassa frequenza e/o di durata limitata). Sono soddisfatti tutti criteri per il disturbo da binge-eating, salvo che le abbuffate si verificano, mediamente, meno di una volta alla settimana e/o per meno di 3 mesi.
- Disturbo da condotta di eliminazione. Sono presenti ricorrenti condotte di eliminazione per influenzare il peso o la forma del corpo (per es. vomito autoindotto, uso improprio di lassativi, diuretici o altri farmaci) in assenza di abbuffate.
- Sindrome da alimentazione notturna. Sono presenti ricorrenti episodi di alimentazione notturna, che si manifestano mangiando dopo il risveglio dal sonno oppure l’eccessivo consumo di cibo dopo il pasto serale. C’è la consapevolezza e ricordo di aver mangiato. L’alimentazione notturna non è meglio spiegata da influenze esterne come la modificazione del ciclo sonno-veglia dell’individuo oppure da norme sociali locali. L’alimentazione notturna causa un significativo disagio e/o compromissione del funzionamento. I pattern di alimentazione disordinata non sono meglio spiegati dal disturbo da binge-eating o da un altro disturbo mentale, compreso l’uso di sostanze, e non sono attribuibili a un altro disturbo medico oppure all’effetto di farmaci.
DISTURBI DELL’ALIMENTAZIONE NEI MASCHI
Casi sporadici di anoressia nervosa sono stati osservati nei maschi dal 1689, quando Morton descrisse il caso di un giovane uomo. Nella letteratura internazionale non esistono molte ricerche sui disturbi dell’alimentazione nei maschi. Gli studi disponibili hanno evidenziato che in media su dieci persone affette da anoressia nervosa soltanto una appartiene al sesso maschile, con un inter- vallo che va, secondo i diversi autori, dal 5% al 15% della totalità dei casi. Per quanto riguarda l’incidenza dell’anoressia nei maschi si pensa che sia sotto a 1 per 100.000 abitanti per anno.
I pochi dati a disposizione indicano che tra i maschi colpiti da disturbi dell’alimentazione ci sia un’aumentata prevalenza di orientamento omosessuale (20%) e un’elevata prevalenza di obesità premorbosa (50%), di depressione e di uso improprio di sostanze psicoattive.
LA PROSPETTIVA TRANSDIAGNOSTICA
La classificazione medica porta a pensare che ci siano vari disturbi dell’alimentazione distinti, ma varie osservazioni sembrano indicare che questa suddivisione sia un artefatto e non una descrizione accurata della realtà clinica.
I disturbi dell’alimentazione hanno caratteristiche simili
L’aspetto che colpisce di più, quando si incontrano persone affette da anoressia nervosa, bulimia nervosa, disturbo da binge-eating e gli altri disturbi dell’alimentazione è la somiglianza tra di loro. In particolare, tutti i disturbi dell’alimentazione condividono la maggior parte delle caratteristiche cliniche. In quasi tutti i pazienti è presente l’eccessiva valutazione del peso e della forma del corpo e cioè la tendenza a giudicare il proprio valore in modo predominante o esclusivo in termini di peso e forma del corpo. Tale caratteristica è osservata solo nei disturbi dell’alimentazione e spiega le principali caratteristiche cliniche osservate in questi disturbi (per tale motivo in questo manuale è chiamata psicopatologa specifica e centrale), come le preoccupazioni per il peso e la forma del corpo, il check e l’evitamento del corpo, la sensazione di essere grassi, l’adozione di regole dietetiche estreme e rigide, il basso peso, l’esercizio fisico eccessivo e compulsivo, le abbuffate (conseguenti alla rottura delle regole dietetiche), il vomito autoindotto e gli altri comportamenti di compenso.
La condivisione della maggior parte delle caratteristiche cliniche (vedi Tabella 1) rende la distinzione diagnostica spesso problematica. Per esempio, una persona con un IMC di 18,4, abbuffate e vomito tre volte la settimana ed eccessiva valutazione del peso e della forma del corpo dovrebbe ricevere una diagnosi di anoressia nervosa, ma se aumenta di mezzo chilo rientra nella diagnosi di bulimia nervosa. Un’altra persona con abbuffate ricorrenti che non usa comportamenti di compenso eliminativi (cioè il vomito autoindotto, l’uso improprio di lassativi o diuretici) se restringe poco l’alimentazione tra un episodio bulimico e l’altro tende a ricevere una diagnosi di disturbo da binge-eating, mentre se adotta una restrizione alimentare più severa una diagnosi di bulimia nervosa. In altre parole, non esiste spesso una chiara demarcazione tra una categoria diagnostica e l’altra.
Tabella 1. I disturbi dell’alimentazione condividono le principali caratteristiche cliniche
| Caratteristiche cliniche |
AN
|
BN |
BED |
ADA
|
| Eccessiva valutazione del peso e della forma del corpo e del loro controllo |
+++
|
++++ |
+ |
++
|
| Dieta ferrea |
+++
|
+++ |
– |
++
|
| Abbuffate |
+
|
+++ |
+++ |
+
|
| Vomito autoindotto |
+
|
++ |
– |
+
|
| Uso improprio di lassativi |
+
|
++ |
– |
+
|
| Uso improprio di diuretici |
+
|
++ |
– |
+
|
| Esercizio fisico eccessivo |
++
|
+ |
– |
+
|
| Check del corpo |
++
|
++ |
+ |
+
|
| Evitamento del corpo |
+
|
++ |
+++ |
+
|
| Sensazione di essere grassi |
+
|
++ |
+++ |
++
|
| Basso peso |
+++
|
– |
– |
+
|
AN = anoressia nervosa, BN = bulimia nervosa, BED = disturbo da binge-eating; ADA = altri disturbi dell’alimentazione
I disturbi dell’alimentazione migrano da una categoria diagnostica all’altra
Gli studi che hanno seguito i pazienti nel tempo hanno osservato una frequente migrazione dei disturbi dell’alimentazione da una categoria diagnostica all’altra (vedi le diagnosi di Chiara nel box). Le ricerche hanno anche trovato che raramente i disturbi dell’alimentazione migrano verso altri disturbi mentali. Queste osservazioni indicano che i disturbi dell’alimentazione rappresentano una categoria diagnostica distinta (non migrano verso altri disturbi psichiatrici) e che la suddivisione nelle tre categorie diagnostiche è probabilmente un artefatto della classificazione che non riflette la realtà clinica.
LE TRE DIAGNOSI DI CHIARA
- Chiara ha ricevuto a 14 anni una diagnosi di anoressia nervosa. Aveva, infatti, raggiunto un peso di 38 kg, partendo da 54 kg, e riferiva un’eccessiva valutazione del peso e della forma del corpo e un blocco del ciclo mestruale.
- A 18 anni, dopo un viaggio in Inghilterra, ha iniziato ad avere abbuffate seguite da vomito autoindotto e il suo peso è aumentato fino a 52 kg e riportava ancora un’eccessiva valutazione del peso e della forma del corpo. Un medico da lei contattato le ha fatto una diagnosi di bulimia nervosa.
- A 24 anni Chiara ha smesso di indursi il vomito dopo le abbuffate, è aumentata ulteriormente di peso fino a raggiungere i 60 kg e continuava a riportare un’eccessiva valutazione del peso e della forma del corpo. Ha intrapreso una psicoterapia individuale e lo psicologo le ha fatto la diagnosi di disturbo da alimentazione incontrollata.
|
L’osservazione che i disturbi dell’alimentazione condividono la maggior parte delle caratteristiche cliniche e tendono a persistere nel tempo modificandosi, ma non a evolvere in altri disturbi mentali suggerisce che siano mantenuti da meccanismi comuni.
La teoria transdiagnostica, sviluppata presso l’università di Oxford da Fairburn e colleghi, considera i disturbi dell’alimentazione come un’unica categoria diagnostica piuttosto che vari disturbi separati (Figura 1). Secondo questa teoria una persona ha un disturbo dell’alimentazione se sono presenti le seguenti quattro caratteristiche:
- anomalie del comportamento alimentare e/o di comportamentidicontrollo del peso “persistenti” (per es. per almeno tre mesi);
- eccessiva valutazione del peso e/o della forma del corpo e/o del controllo dell’alimentazione;
- danni alla salute fisica e al funzionamento psicosociale causati dalle anomalie del comportamento e/o dall’eccessiva valutazione del peso, della forma del corpo e del controllo dell’alimentazione;
- le anomalie del comportamento non devono essere secondarie a qualsiasi condizione medica generale o psichiatrica conosciuta.
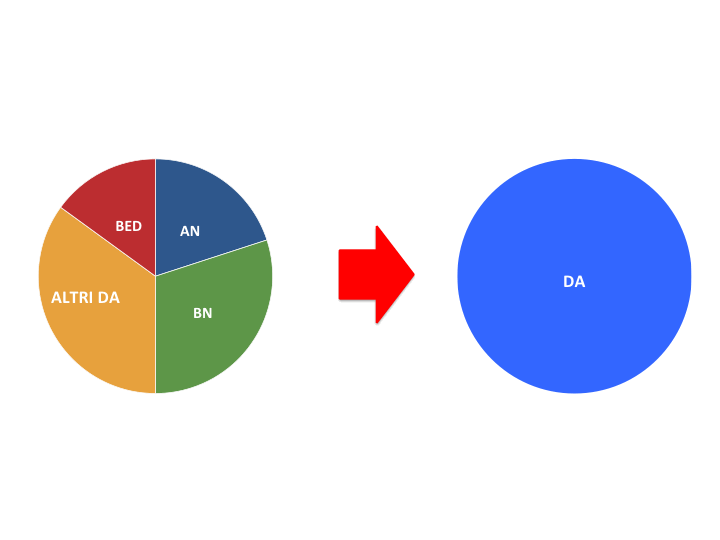
Figura 1. Classificazione dei disturbi dell’alimentazione del Manuale Diagnostico e Statistico dei Disturbi Mentali dell’Associazione Psichiatrica Americana (a sinistra) e prospettiva transdiagnostica (a destra)
AN = anoressia nervosa, BN = bulimia nervosa, BED = disturbo da binge-eating; DA = disturbo dell’alimentazione






I disturbi dell’alimentazione: chi colpiscono e che cosa sono
Dr. Riccardo Dalle Grave
Unità di Riabilitazione Nutrizionale Casa di Cura Villa Garda
INTRODUZIONE
Dal 2013 il Manuale Diagnostico e Statistico dei Disturbi Mentali dell’Associazione Psichiatrica Americana (DSM-5), la classe medica distingue tre principali disturbi dell’alimentazione: l’anoressia nervosa, la bulimia nervosa e il disturbo da binge-eating. Accanto a essi è stata descritta un’ampia ed eterogenea categoria che in questo libro sarà chiamata “altri disturbi dell’alimentazione”. Questi ultimi sono disturbi dell’alimentazione clinicamente significativi che non soddisfano tutti i criteri diagnostici dei tre disturbi principali.
In questo articolo la descrizione delle principali categorie diagnostiche vi permetterà di capire, se pensate di avere un problema alimentare e, in particolare se soffrite di anoressia nervosa, bulimia nervosa, disturbo da binge-eating o di altri disturbi dell’alimentazione.
ANORESSIA NERVOSA
Chi colpisce
L’anoressia nervosa fu descritta la prima volta dal medico inglese Richard Morton nel 1694 e fino a trent’anni fa è stata considera una malattia rara. Oggi invece sembra colpire lo 0,28% delle adolescenti e delle giovani donne adulte dei paesi occidentali. In Italia i dati a nostra disposizione evidenziano che ha una distribuzione uniforme: Italia del nord 0,36 %, Italia centrale 0,4-0,36%, Italia del sud 0,2%. Nei paesi anglosassoni pare che abbia avuto un aumento dal 1930 al 1970, ma nessun incremento dopo tale periodo; in Italia, purtroppo, non abbiamo dati a disposizione per valutare questo fenomeno.
Il 90-95% delle persone colpite appartiene al sesso femminile e i maschi costituiscono tuttora una minoranza. L’età d’esordio del disturbo è compresa nella maggior parte dei casi tra i 12 e i 25 anni, con un doppio picco di maggiore frequenza a 14 e 18 anni; negli ultimi tempi sono stati diagnosticati casi a incidenza più tardiva, dopo i 20-30 anni, e alcuni a insorgenza più precoce, prima dei 12 anni.
È una patologia che colpisce soprattutto la popolazione occidentale, mentre è rara nei Paesi in via di sviluppo, dove non esiste una forte pressione sociale verso la magrezza.
Mentre negli anni Sessanta l’anoressia nervosa colpiva prevalentemente le classi agiate, attualmente è distribuita in modo omogeneo nelle varie classi sociali; ciò è stato confermato anche da due ricerche epidemiologiche eseguite dalla mia équipe a Verona e a Lecce.
In alcune categorie occupazionali l’anoressia nervosa sembra essere molto frequente; i casi tipici sono le professioni che rientrano nel mondo della moda e della danza. Non possiamo affermare con esattezza se sia proprio il lavoro di ballerina o fotomodella a favorire lo sviluppo dell’anoressia nervosa o se, piuttosto, non avvenga che le ragazze a rischio di sviluppare questo disturbo siano particolarmente attratte da professioni che enfatizzano la magrezza del corpo.
Per quanto riguarda la scolarità, non sembrano esserci differenze tra le persone affetta da anoressia nervosa e quelle di pari età e classe sociale. È stata inoltre smentita la convinzione diffusa che i soggetti affetti da anoressia nervosa abbiano un quoziente d’intelligenza superiore alla media: i risultati brillanti, talora osservati in alcuni di loro, sono infatti il risultato dell’impegno posto nello studio più che di particolari doti mnemoniche o intellettive.
Come capire se si è affetti da anoressia nervosa
Una persona è affetta da anoressia nervosa se manifesta tutte e tre le caratteristiche che seguono.
L’amenorrea (mancanza di almeno tre cicli mestruali consecutivi) non è necessaria per la diagnosi di anoressia nervosa, ma comunque è un sintomo che deve sempre fare sospettare la presenza di un disturbo dell’alimentazione se compare in un’adolescente o in una giovane donna che restringe l’alimentazione. Nella maggior parte dei casi si tratta di amenorrea secondaria (perdita di mestruazioni dopo un periodo più o meno lungo di cicli regolari); in una minoranza, quando l’anoressia nervosa è insorta prima dello sviluppo puberale, di amenorrea primaria.. Negli uomini sono presenti perdita dell’interesse sessuale e impotenza.
BULIMIA NERVOSA
Chi colpisce
La bulimia nervosa è un disturbo comparso all’inizio degli anni Settanta ed è stata descritta per la prima volta negli studi sulla “bulimaressia” condotti tra gli studenti dei college americani. Nel 1979 il professor Russell pubblicò un articolo intitolato “Bulimia nervosa: un’inquietante variante dell’anoressia nervosa”. Dal 1980 in poi sono stati compiuti più di sessanta studi, per valutarne l’incidenza e la prevalenza, che hanno fornito risultati abbastanza omogenei: il disturbo colpisce circa l’1% delle giovani donne. In Italia gli studi di prevalenza hanno fornito risultati simili a quelli ottenuti negli altri Paesi occidentali.
La maggior parte delle ricerche effettuate suggerisce che la bulimia nervosa sia più frequente oggi che in passato; un’ampia ricerca condotta sulle gemelle del Virginia Twin Registry ha osservato che tra quelle nate dopo il 1960 c’era una maggiore frequenza di storie di bulimia nervosa, quelle nate fra il 1950 e il 1959 erano a rischio intermedio, e le gemelle nate prima del 1950 avevano un rischio minimo.
Anche i clinici di vari Paesi occidentali (Nuova Zelanda, Regno Unito, Canada) hanno notato un aumento drammatico dei casi di richiesta di trattamento della bulimia nervosa; in Italia si è verificata la stessa cosa, forse con alcuni anni di ritardo rispetto ai Paesi anglosassoni (personalmente ho potuto constatare un aumento vertiginoso delle richieste di cura a partire dal 1988). Non sappiamo perché ci sia stato questo incremento improvviso: nessuno sa perché la bulimia nervosa risulti in aumento e non possiamo prevedere che cosa accadrà in futuro, anche se alcuni dati recenti sembra indicare una tendenza verso la diminuzione della sua incidenza.
Come per l’anoressia nervosa, l’età d’esordio del disturbo è compresa tra i 12 e i 25 anni, però nella bulimia nervosa il picco di maggior frequenza è a 17-18 anni. Gli uomini sono colpiti raramente e non abbiamo dati che affermino che il disturbo sia in aumento tra i maschi.
La bulimia nervosa è presente soprattutto tra i bianchi, mentre è rara tra gli afroamericani e nei Paesi in via di sviluppo. Per quanto riguarda la classe sociale la bulimia nervosa sembra essere, come l’anoressia nervosa, distribuita in modo omogeneo.
Le persone colpite sono generalmente di peso normale, alcune lievemente sottopeso, altre leggermente sovrappeso, pochissime in grande sovrappeso.
Come capire se si è affetti da bulimia nervosa
Capire se si è affetti da bulimia nervosa non è semplice come nel caso dell’anoressia nervosa. Molte persone pensano di essere bulimiche ma in realtà non lo sono; per pronunciare una diagnosi di bulimia nervosa devono essere presenti tutte e cinque le seguenti caratteristiche.
DISTURBO DA BINGE-EATING
Chi colpisce
La prevalenza del disturbo da alimentazione incontrollata nella popolazione con più di 18 anni di età tra le femmine e i maschi è dell’1,6% e dello 0,8%, rispettivamente, mentre negli individui con obesità che ricercano un trattamento per la perdita di peso è del 10%. Rispetto alla bulimia nervosa è presente una maggiore prevalenza nel sesso maschile e in alcune minoranze etniche, come per esempio i neri americani.
Le caratteristiche cliniche di questo disturbo ricalcano quelle della bulimia nervosa; anche qui sono presenti le abbuffate anche se è spesso difficile individuarne la conclusione perché non sono seguito dall’uso sistematico di comportamenti di compenso, come per esempio il vomito autoindotto, che pongono termine all’episodio bulimico. Le persone che ne sono affette si preoccupano moltissimo del proprio comportamento e lo giudicano un serio problema, sia per la sensazione di perdita di controllo che provano, sia per le implicazioni che le abbuffate possono avere sul peso corporeo e sulla salute. I soggetti affetti da disturbo da binge-eating si distinguono da quello con bulimia nervosa per l’assenza di tre caratteristiche fondamentali:
.Come capire se si è affetti da disturbo da binge-eating
Una persona è affetta da disturbo da binge-eating se soddisfa i seguenti criteri diagnostici:
ALTRI DISTURBI DELL’ALIMENTAZIONE
Caratteristiche cliniche
Questa categoria si applica a presentazioni in cui i sintomi caratteristici di un disturbo dell’alimentazione che causano un significativo disagio o un danno nel funzionamento sociale, occupazionale o in altre importanti aree predominano ma non soddisfano i criteri pieni per qualsiasi dei disturbi della classe diagnostica dei disturbi della nutrizione e dell’alimentazione.
Studi recenti hanno osservato che gli disturbi dell’alimentazione costituiscono la metà circa dei pazienti ambulatoriali o ricoverati affetti da disturbo dell’alimentazione e come l’anoressia nervosa e la bulimia nervosa sembrano colpire soprattutto le adolescenti e le giovani donne.
Gli altri disturbi dell’alimentazione possono essere divisi in cinque sottogruppi:
DISTURBI DELL’ALIMENTAZIONE NEI MASCHI
Casi sporadici di anoressia nervosa sono stati osservati nei maschi dal 1689, quando Morton descrisse il caso di un giovane uomo. Nella letteratura internazionale non esistono molte ricerche sui disturbi dell’alimentazione nei maschi. Gli studi disponibili hanno evidenziato che in media su dieci persone affette da anoressia nervosa soltanto una appartiene al sesso maschile, con un inter- vallo che va, secondo i diversi autori, dal 5% al 15% della totalità dei casi. Per quanto riguarda l’incidenza dell’anoressia nei maschi si pensa che sia sotto a 1 per 100.000 abitanti per anno.
I pochi dati a disposizione indicano che tra i maschi colpiti da disturbi dell’alimentazione ci sia un’aumentata prevalenza di orientamento omosessuale (20%) e un’elevata prevalenza di obesità premorbosa (50%), di depressione e di uso improprio di sostanze psicoattive.
LA PROSPETTIVA TRANSDIAGNOSTICA
La classificazione medica porta a pensare che ci siano vari disturbi dell’alimentazione distinti, ma varie osservazioni sembrano indicare che questa suddivisione sia un artefatto e non una descrizione accurata della realtà clinica.
I disturbi dell’alimentazione hanno caratteristiche simili
L’aspetto che colpisce di più, quando si incontrano persone affette da anoressia nervosa, bulimia nervosa, disturbo da binge-eating e gli altri disturbi dell’alimentazione è la somiglianza tra di loro. In particolare, tutti i disturbi dell’alimentazione condividono la maggior parte delle caratteristiche cliniche. In quasi tutti i pazienti è presente l’eccessiva valutazione del peso e della forma del corpo e cioè la tendenza a giudicare il proprio valore in modo predominante o esclusivo in termini di peso e forma del corpo. Tale caratteristica è osservata solo nei disturbi dell’alimentazione e spiega le principali caratteristiche cliniche osservate in questi disturbi (per tale motivo in questo manuale è chiamata psicopatologa specifica e centrale), come le preoccupazioni per il peso e la forma del corpo, il check e l’evitamento del corpo, la sensazione di essere grassi, l’adozione di regole dietetiche estreme e rigide, il basso peso, l’esercizio fisico eccessivo e compulsivo, le abbuffate (conseguenti alla rottura delle regole dietetiche), il vomito autoindotto e gli altri comportamenti di compenso.
La condivisione della maggior parte delle caratteristiche cliniche (vedi Tabella 1) rende la distinzione diagnostica spesso problematica. Per esempio, una persona con un IMC di 18,4, abbuffate e vomito tre volte la settimana ed eccessiva valutazione del peso e della forma del corpo dovrebbe ricevere una diagnosi di anoressia nervosa, ma se aumenta di mezzo chilo rientra nella diagnosi di bulimia nervosa. Un’altra persona con abbuffate ricorrenti che non usa comportamenti di compenso eliminativi (cioè il vomito autoindotto, l’uso improprio di lassativi o diuretici) se restringe poco l’alimentazione tra un episodio bulimico e l’altro tende a ricevere una diagnosi di disturbo da binge-eating, mentre se adotta una restrizione alimentare più severa una diagnosi di bulimia nervosa. In altre parole, non esiste spesso una chiara demarcazione tra una categoria diagnostica e l’altra.
Tabella 1. I disturbi dell’alimentazione condividono le principali caratteristiche cliniche
AN
ADA
+++
++
+++
++
+
+
+
+
+
+
+
+
++
+
++
+
+
+
+
++
+++
+
AN = anoressia nervosa, BN = bulimia nervosa, BED = disturbo da binge-eating; ADA = altri disturbi dell’alimentazione
I disturbi dell’alimentazione migrano da una categoria diagnostica all’altra
Gli studi che hanno seguito i pazienti nel tempo hanno osservato una frequente migrazione dei disturbi dell’alimentazione da una categoria diagnostica all’altra (vedi le diagnosi di Chiara nel box). Le ricerche hanno anche trovato che raramente i disturbi dell’alimentazione migrano verso altri disturbi mentali. Queste osservazioni indicano che i disturbi dell’alimentazione rappresentano una categoria diagnostica distinta (non migrano verso altri disturbi psichiatrici) e che la suddivisione nelle tre categorie diagnostiche è probabilmente un artefatto della classificazione che non riflette la realtà clinica.
L’osservazione che i disturbi dell’alimentazione condividono la maggior parte delle caratteristiche cliniche e tendono a persistere nel tempo modificandosi, ma non a evolvere in altri disturbi mentali suggerisce che siano mantenuti da meccanismi comuni.
La teoria transdiagnostica, sviluppata presso l’università di Oxford da Fairburn e colleghi, considera i disturbi dell’alimentazione come un’unica categoria diagnostica piuttosto che vari disturbi separati (Figura 1). Secondo questa teoria una persona ha un disturbo dell’alimentazione se sono presenti le seguenti quattro caratteristiche:
Figura 1. Classificazione dei disturbi dell’alimentazione del Manuale Diagnostico e Statistico dei Disturbi Mentali dell’Associazione Psichiatrica Americana (a sinistra) e prospettiva transdiagnostica (a destra)
AN = anoressia nervosa, BN = bulimia nervosa, BED = disturbo da binge-eating; DA = disturbo dell’alimentazione