Terapia cognitivo comportamentale dei disturbi dell’alimentazione
Il termine cognitivo comportamentale (CBT) si riferisce a una classe di trattamenti psicologici che si basano su due premesse interconnesse: (i)i processi cognitivi giocano un ruolo importante nel mantenimento del problema; (ii) il trattamento deve affrontare questi processi cognitivi, tra le altre cose. Le procedure e le strategie usate dalla CBT dipendono dal problema da affrontare. Le indicazioni maggiori sono la depressione clinica, i disturbi d’ansa e i disturbi dell’alimentazione.
La CBT per la bulimia nervosa è stata sviluppata nei primi anni ottanta dal prof. Christopher Fairburn dell’Università di Oxford. L’intervento è stato valutato in numerosi e rigorosi studi controllati e randomizzati e i risultati di queste ricerche hanno portato il National Institute for Clinical Excellence (NICE), un istituto indipendente responsabile della produzione di linee guida nazionali per la promozione della salute, la prevenzione e il trattamento delle patologie, a raccomandare la CBT come intervento di prima scelta per la cura della bulimia nervosa.
Nei primi anni 2000 il trattamento è stato modificato dal centro CREDO (Centre for Research on Dissemination at Oxford) ed è stato chiamato CBT-E, un’abbreviazione di ““enhanced cognitive behaviour therapy” (terapia cognitivo comportamentale migliorata).
La teoria cognitivo comportamentale transdiagnostica
La CBT-E si basa sulla teoria cognitivo comportamentale transdiagnostica dei disturbi dell’alimentazione. Cognitivo comportamentale significa che la teoria analizza principalmente i processi cognitivi e i comportamenti implicati nel mantenimento dei disturbi dell’alimentazione. Transdiagnostica significa che la teoria (e la terapia derivata da essa) e` applicabile con minime modifiche a tutte le categorie diagnostiche dei disturbi dell’alimentazione.
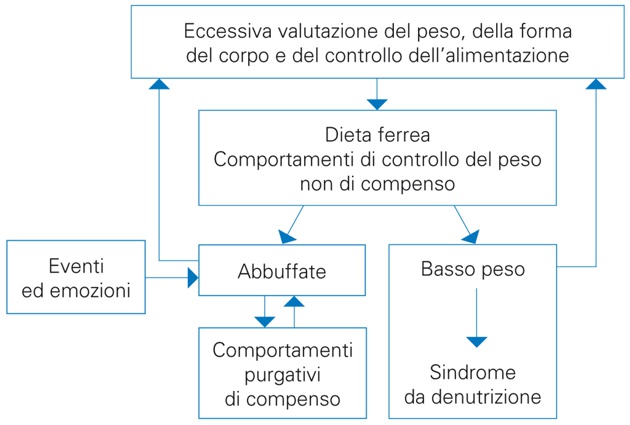
La teoria postula che l’eccessiva valutazione del peso, della forma del corpo e del controllo dell’alimentazione sia il nucleo psicopatologico centrale dei disturbi dell’alimentazione. Mentre le persone si valutano generalmente in base alla percezione delle loro prestazioni in una varietà di domini della loro vita (per esempio, relazioni interpersonali, scuola, lavoro, sport, abilita` intellettuali e genitoriali, ecc.), quelle affette da disturbi dell’alimentazione si valutano in modo esclusivo o predominante in base al controllo che riescono a esercitare sul peso o sulla forma del corpo o sull’alimentazione (spesso su tutte e tre le caratteristiche).
L’eccessiva valutazione del peso e della forma del corpo e del controllo dell’alimentazione, secondo la teoria transdiagnostica, e` di primaria importanza nel mantenimento dei disturbi dell’alimentazione: la maggior parte delle altre caratteristiche cliniche deriva, infatti, direttamente o indirettamente da essa. Per esempio, i comportamenti di controllo del peso estremi (dieta ferrea, esercizio fisico eccessivo compulsivo, vomito autoindotto, uso improprio di lassativi o di diuretici) e il raggiungimento e il mantenimento del sottopeso e della sindrome da malnutrizione si possono verificare solo se una persona crede che il controllo dell’alimentazione, del peso e della forma del corpo siano di estrema importanza per giudicare il suo valore.
L’unico comportamento non direttamente legato all’eccessiva valutazione del peso, della forma del corpo e del controllo dell’alimentazione e` l’episodio bulimico. Presente in un sottogruppo di persone affette da disturbi dell’alimentazione, sembra essere la conseguenza del tentativo di restringere in modo ferreo l’alimentazione o, in taluni casi, di modulare eventi e cambiamenti emotivi associati.
Le varie manifestazioni cliniche dei disturbi dell’alimentazione, a loro volta, mantengono in uno stato di continua attivazione lo schema di autovalutazione disfunzione e, assieme ad esso, costituiscono i cosiddetti fattori di mantenimento specifici (perché sono presenti solo nei disturbi dell’alimentazione).
La teoria transdiagnostica propone che in un sottogruppo di pazienti siano presenti uno o più dei seguenti fattori di mantenimento aggiuntivi o non specifici (i) perfezionismo clinico; (3) bassa autostima nucleare; (iii) difficolta` interpersonali. I fattori di mantenimento aggiuntivi, se presenti, interagiscono con quelli specifici nel perpetuare il disturbo dell’alimentazione e creando un ulteriore ostacolo al cambiamento.
Figura 1. Formulazione composita transdiagnostica dei disturbi dell’alimentazione
La CBT-E
La CBT-E è un trattamento psicologico altamente individualizzato ideato per curare tutte le categorie diagnostiche disturbi dell’alimentazione (approccio transdiagnostico), affrontando i meccanismi cognitivo comportamentali comuni di mantenimento della psicopatologia condivisa ed evolvente dei disturbi dell’alimentazione (non la diagnosi DSM).
La CBT-E usa in modo flessibile strategie e procedure terapeutiche in sequenza per affrontare la psicopatologia individuale del paziente. Per fare questo il terapeuta e il paziente lavorano assieme come una “squadra” per superare il disturbo dell’alimentazione (empirismo collaborativo). Il paziente è incoraggiato a diventare un attivo partecipante nel processo di cura e a vedere il trattamento come priorità. La strategia chiave è creare una formulazione individualizzata e condivisa dei principali meccanismi di mantenimento che dovranno essere affrontati dal trattamento. La CBT-E adotta una varietà di procedure generiche cognitive e comportamentali, ma favorisce l’uso di cambiamenti strategici nel comportamento per modificare ottenere dei cambiamenti cognitivi. Nelle fasi più avanzate del trattamento, il paziente è aiutato a riconoscere i primi segnali di attivazione dello stato mentale (mind-set) del disturbo dell’alimentazione e a decentrarsi rapidamente da esso per evitare la ricaduta.
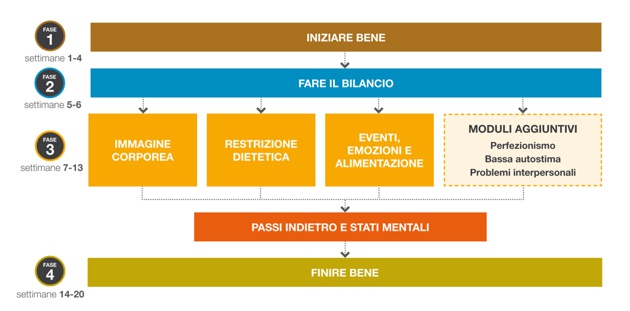
Con i pazienti che non sono significativamente sottopeso, la CBT-E generalmente prevede un appuntamento iniziale per la valutazione diagnostica seguito da 20 sedute di 50 minuti da svolgersi in 20 settimane. Il trattamento ha quattro fasi (vedi Figura 2). Nella Fase Uno, che dura quattro settimane, il trattamento prevede due sedute la settimana ed è focalizzato sul raggiungere una comprensione condivisa del disturbo dell’alimentazione del paziente e dei processi che appaiono mantenerlo. In questa fase il paziente è aiutato a regolarizzare e a stabilizzare le sue modalità alimentari e ad affrontare le sue preoccupazioni per il peso.
Nella Fase Due le sedute sono effettuate a cadenza settimanale. In questa fase, che dura una o due sedute, sono rivisti in dettaglio i progressi effettuati nelle prime quattro settimane di terapia e viene progettata la Fase Tre della CBT-E.
Nella Fase Tre, le sedute sono focalizzate sui processi centrali che stanno mantenendo la psicopatologia del disturbo dell’alimentazione del paziente. In generale, questo comporta affrontare le preoccupazioni per il peso e la forma del corpo, la restrizione dietetica cognitiva e calorica, gli eventi ed emozioni che influenzano l’alimentazione. In un sottogruppo di pazienti possono essere affrontati anche alcuni meccanismi di mantenimento aggiuntivi, come il perfezionismo clinico, la bassa autostima nucleare e le difficoltà interpersonali.
Verso la fine della Fase Tre e nella Fase Quattro sono anche implementate procedure per minimizzare il rischio di ricaduta a breve e a lungo termine.
In genere, una seduta di revisione è fissata 20 settimane dopo la conclusione della terapia per rivedere i progressi e per affrontare qualsiasi problema che rimane o che è emerso.
La versione CBT-E per i pazienti sottopeso è stata adatta nel contenuto e durata (40 settimane e 40 sedute), per affrontare la scarsa motivazione al cambiamento, la restrizione dietetica calorica e il sottopeso. La Fase Due, inoltre, è eseguita ogni 4 settimane fino alla normalizzazione del peso, mentre il recupero del peso è raggiunto in tre passi:
- Passo Uno: il paziente è aiutato ad arrivare alla conclusione che è necessario recuperare il peso e decide di farlo.
- Passo Due: il paziente recupera peso fino a un peso basso salutare (IMC tra 19 e 20).
- Passo Tre: il paziente diventa esperto nel mantenere il peso.
In associazione al recupero del peso è affrontata in modo integrato la psicopatologia del disturbo dell’alimentazione che opera nel paziente.
Figura 2. Mappa CBT-E non sottopeso
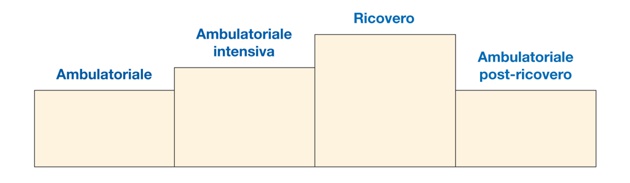
Inizialmente, la CBT-E è stata sviluppata come trattamento ambulatoriale per i pazienti adulti affetti da disturbi dell’alimentazione, ma poi sono state sviluppate, grazie al contributo del dr. Riccardo Dalle Grave e della sua equipe, delle versioni per gli adolescenti, per la terapia ambulatoriale intensiva e per il ricovero. La possibilità di applicare lo stesso trattamento in setting multipli di cura ha portato a coniare il termine “CBT-E Multistep” (vedi Figura 3).
Figura 3. CBT-E Multistep
L’intensità e il costo dell’intervento sono rappresentati dalla dimensione delle colonne
I dati della ricerca sugli effetti della CBT-E
La CBT-E è stata testata in tutte le categorie diagnostiche dei disturbi dell’alimentazione in studi eseguiti in Inghilterra, Australia, Danimarca, Germania, Italia e USA. I risultati dai diversi studi hanno evidenziato qualche variabilità nel tasso di risposta che può essere dovuta a differenze nei campioni dei pazienti e dalla qualità del trattamento fornito. Colpisce il fatto che i risultati migliori sono stati ottenuti da studi in cui c’è stata una supervisione del gruppo di Oxford e una valutazione accurata di come è stato somministrato il trattamento. Questi studi sono stati eseguiti in Inghilterra (Oxford e Leicester), Danimarca, (Copenhagen) e Italia (Verona-Garda).
Se ci si focalizza su questo ultimo gruppo di studi, l’evidenza suggerisce che con i pazienti che non sono significativamente sottopeso, circa l’80% completa il trattamento e tra loro circa tre quarti raggiunge una piena guarigione che appare ben mantenuta nel tempo. Un ampio numero dei rimanenti pazienti migliora ma non raggiunge la guarigione. Il tasso di risposa è simile con i pazienti sottopeso, ma il trattamento è completato dal 65% dei casi.
In generale, i risultati della ricerca possono essere sintetizzati nel modo seguente:
- La CBT-E ha dimostrato essere adatta per curare tutte le categorie diagnostiche dei disturbi dell’alimentazione degli adulti.
- La CBT-E nella bulimia nervosa è risultata superiore a tutti i trattamenti psicologici con cui è stata confrontata, incluso la psicoterapia psicoanalitica e la terapia interpersonale.
- La CBT-E ha dimostrato risultati promettenti per il trattamento dei pazienti adulti affetti da anoressia nervosa,
- La CBT-E ha dimostrato risultati promettenti per il trattamento dei pazienti adolescenti affetti da anoressia nervosa e sembra essere una potenziale alternativa al trattamento basato sulla famiglia.
- La CBT-E può essere usata a livello ospedaliero e in day-hospital.
- Per ottenere effetti ottimali i terapeuti necessitano di ricevere una formazione adeguata nella CBT-E
Bibliografia
La teoria cognitivo comportamentale transdiagnostica
Fairburn, C. G., Cooper, Z., & Shafran, R. Cognitive behaviour therapy for eating disorders: A “transdiagnostic” theory and treatment. Behaviour Research and Therapy, 2003, 41, 509-528.
Libri che descrivono la CBT-E
Fairburn CG. La terapia cognitivo comportamentale dei disturbi dell’alimentazione. Firenze, Eclipsi; 2010.
Dalle Grave R: Come Vincere i Disturbi dell’Alimentazione. Un Programma Basato sulla Terapia Cognitivo Comportamentale. Verona, Positive Press; 2012
Ricerche che hanno valutato glie effetti della CBT-E
Con attenzione alla fedeltà del trattamento
Dalle Grave R, Calugi S, El Ghoch M, Conti M, Fairburn CG. Inpatient cognitive behavior therapy for adolescents with anorexia nervosa: Immediate and longer-term effects. Frontiers in Psychiatry 2014; 5: 1-6.
Dalle Grave, R., Calugi, S., Doll, H. A., & Fairburn, C. G. Enhanced cognitive behaviour therapy for adolescents with anorexia nervosa: an alternative to family therapy? Behaviour Research and Therapy 2013; 51: R9-R12.
Dalle Grave R, Calugi S, Conti M, Doll HA, Fairburn CG. Inpatient cognitive behaviour therapy for anorexia nervosa: A randomized controlled trial. Psychotherapy and Psychosomatics 2013; 82: 390-398.
Fairburn C.G, Cooper Z, Doll HA, Palmer RL, Dalle Grave, R. Enhanced cognitive behaviour therapy for adults with anorexia nervosa: a UK-Italy study. Behaviour Research and Therapy 2013; 51: R2-R8.
Fairburn, C. G, Cooper, Z, Doll, H. A., O’Connor, ME, Bohn, K, Hawker, DM, . . . Palmer, RL. Transdiagnostic cognitive-behavioral therapy for patients with eating disorders: A two-site trial with 60-week follow-up. American Journal of Psychiatry 2009; 166: 311-319.
Poulsen S, Lunn S, Daniel SIF, Folke S, Mathiesen BB, Katznelson H, Fairburn CG. A randomized controlled trial of psychoanalytic psychotherapy versus cognitive behavior therapy for bulimia nervosa. American Journal of Psychiatry 2014; 171: 109-116.
Con fedeltà al trattamento incerta* o discutibile**
* Byrne SM, Fursland A, Allen KL, Watson H. The effectiveness of enhanced cognitive behavioural therapy for eating disorders: An open trial. Behaviour Research and Therapy 2011;49:219-26.
* Knott S, Woodward D, Hoefkens A, Limbert C. Cognitive behaviour therapy for bulimia nervosa and eating disorders not otherwise specified: Translation from randomized controlled trial to a clinical setting. Behavioural andCognitive Psychotherapy. 2014 Oct 21:1-14.
**Wonderlich SA, Peterson CB, Crosby RD, Smith TL, Klein MH, Mitchell JE et al. A randomized controlled comparison of integrative cognitive-affective therapy (ICAT) and enhanced cognitive-behavioral therapy (CBT-E) for bulimia nervosa. Psychological Medicine 2014;44:543-53.
**Zipfel S, Wild B, Gross G, Friederich HC, Teufel M, Schellberg D et al. Focal psychodynamic therapy, cognitive behaviour therapy, and optimised treatment as usual in outpatients with anorexia nervosa (ANTOP study): Randomised controlled trial. Lancet. 2014;383:127-37.