A cura di Riccardo Dalle Grave
Unità di Riabilitazione Nutrizionale della Casa di Cura Villa Garda
Centro ADA – Verona
Il termine esercizio fisico “eccessivo” è stato introdotto dal Manuale Statistico e Diagnostico dei Disturbi Mentali (DSM-IV)1 per definire una forma particolare di attività fisica adottata da un ampio sottogruppo di persone affette da bulimia nervosa (BN). La definizione del DSM-IV enfatizza la dimensione quantitativa dell’esercizio, ma non tiene conto di quella qualitativa, una caratteristica clinica che sembra ancora più importante nel predire la psicopatologia specifica dei disturbi dell’alimentazione (DA).2 In realtà, nella maggior parte dei casi le due dimensioni coesistono e perciò appare più appropriato usare il termine “esercizio fisico eccessivo e compulsivo” per descrivere il tipo di attività fisica non salutare praticata da alcune persone affette da DA.3, 4
La funzione principale dell’esercizio fisico eccessivo e compulsivo nei pazienti con DA è controllare il peso e la forma del corpo,4 una dimensione fortemente associata alla psicopatologia del DA,5 ma in un sottogruppo di casi è anche quella di modulare le emozioni, in particolare l’ansia e la rabbia.6
L’esercizio fisico eccessivo e compulsivo è un’importante caratteristica clinica dei DA: precede in alcuni pazienti, in particolare i maschi, la restrizione dietetica7, mantiene la psicopatologia specifica dei DA6, può determinare danni fisici rilevanti,8 interferisce con il recupero del peso nei pazienti sottopeso9 ed è un predittore di scarsa risposta al trattamento nell’anoressia nervosa (AN).10
Definizione e classificazione
L’esercizio fisico è definito “eccessivo” quando la sua durata, frequenza e intensità supera quanto è necessario per ottenere benefici per la salute e aumenta il rischio di produrre dei danni fisici. 11, 12 L’esercizio fisico eccessivo può essere eseguito in vari modi: 13
- Nelle attività giornaliere di routine (es. camminare eccessivamente, rimanere in piedi al posto di stare seduti).
- Nelle attività sportive (es. allenarsi oltre al piano previsto dall’allenatore o andare in palestra più volte in un giorno).
- In modo anomalo (es. fare un numero eccessivo di flessioni o addominali).
L’esercizio è definito “compulsivo” quando è associato al senso soggettivo di essere obbligati o spinti a esercitarsi, ha la priorità rispetto alle altre attività della giornata (es. scuola) ed è associato a sensi di colpa e ansia quando è rimandato. 2, 13
L’esercizio fisico eccessivo e compulsivo può essere classificato in base alla sua funzione in due categorie principali:13
- Esercizio fisico eccessivo e compulsivo per controllare il peso e la forma del corpo. È la forma più comune di esercizio eseguito dalle persone con DA e può essere diviso in due sottocategorie:
- Esercizio fisico di compenso. Usato saltuariamente per eliminare le calorie in eccesso attuali o percepite dopo un episodio bulimico. Rientra in questa categoria anche l’esercizio usato da alcuni per bruciare calorie al fine di permettersi di mangiare. L’esercizio di compenso non va affrontato direttamente dal trattamento perché diminuisce con la regolarizzazione dell’alimentazione.13
- Esercizio fisico non di compenso. Usato in modo regolare indipendentemente dalle calorie assunte. In questo caso il fine dell’esercizio è simile alla dieta ferrea in questo caso va affrontato direttamente dal trattamento.
- Esercizio fisico eccessivo e compulsivo per modulare le emozioni. È un tipo di esercizio adottato dal sottogruppo di pazienti con “intolleranza alle emozioni”, un termine usato per descrivere l’incapacità di gestire in modo funzionale alcuni stati emotivi.6 Tali pazienti, al posto di accettare i cambiamenti del loro stato emotivo, usano “comportamenti disfunzionali di modulazione delle emozioni”6 per dissipare le emozioni che nontollerano o per modificare come si sentono. Comportamenti tipici includono l’autolesionismo (es. strapparsi i capelli, tagliarsi, farsi delle bruciature),14 assumere sostanze psicoattive (es. alcool o benzodiazepine)15, 16 o, nei pazienti con DA, anche abbuffarsi, indursi il vomito o esercitarsi in modo eccessivo e compulsivo.6
Prevalenza
La prevalenza dell’esercizio fisico eccessivo e compulsivo nei pazienti con DA varia dal 39%17 al 45.5%. 4 È più frequente nei pazienti con AN rispetto a quelli con BN 4, 7, 17 o DA non altrimenti specificati (NOS) 4, 17. Nei pazienti ricoverati presso la Casa di Cura Villa Garda la prevalenza più elevata (80%) è stata trovata nell’AN sottotipo con restrizioni, la più bassa nei DA-NOS (31.9%) e l’intermedia nell’AN sottotipo con abbuffate/comportamenti eliminativi (43.3%), e nella BN sottotipo con condotte di eliminazione (39.3%).4
Caratteristiche cliniche associate
I pazienti con DA ed esercizio fisico eccessivo e compulsivo, rispetto a quelli che non riportano tale caratteristica clinica, mostrano più elevati livelli di restrizione dietetica, preoccupazioni per il peso e la forma del corpo,4 più basso IMC, più giovane età, punteggi più elevati nelle scale che valutano il perfezionismo, l’ossessività, la compulsività, la persistenza 17 e l’ansia,17, 18 punteggi più bassi di ricerca della novità4, 17 e maggiori sintomi e tatti del disturbo ossessivo e compulsivo.19 In contrasto, i pazienti che non riportano esercizio fisico eccessivo e compulsivo hanno una maggiore prevalenza di vomito autoindotto, 4, 20 di uso improprio di lassativi e di episodi bulimici.20
Alcuni dati indicano un’associazione potenziale tra restrizione dietetica ed esercizio fisico eccessivo e compulsivo. Uno studio eseguito a Villa Garda ha trovato che i punteggi della sottocala “restrizione” dell’intervista Eating Disorder Examination (EDE) è un predittore importante sia dell’esercizio eccessivo e compulsivo sa della quantità di attività fisica eseguita.4 Un altro studio ha trovato un’associazione tra esercizio eccessivo e restrizione dietetica nell’AN.21 Studi sugli animali hanno trovato che i ratti incrementano il movimento in conseguenza della deprivazione alimentare22-24 e che nei ratti sottoposti a restrizione alimentare, la somministrazione di leptina sopprime l’iperattività indotta dal digiuno sia prima sia dopo la sua occorrenza.22 L’associazione tra bassi livelli di leptina ed esercizio fisico eccessivo è stata trovata anche in un piccolo campione di pazienti con AN21 e tale osservazione è stata usata come prova per supportare l’ipotesi che i bassi livelli di leptina indotti dalla restrizione calorica alimentare possano incrementare i livelli di attività fisica. Modelli sperimentali di ipoleptinemia indotta negli animali di laboratorio e negli esseri umani non hanno però trovato un’associazione con l’incremento dei livelli di attività fisica.25 Non è inoltre chiaro se il meccanismo che induce l’esercizio fisico eccessivo e compulsiva sia la restrizione dietetica cognitiva (cioè il tentativo di restringere l’alimentazione per modificare il peso e la forma del corpo, indipendentemente dal fatto che ciò determini un bilancio calorico negativo e una perdita di peso) o la restrizione dietetica calorica (cioè una restrizione che determina un bilancio energetico negativo e una perdita di peso). L’osservazione che la sottoscala “restrizione” dell’EDE, una misura della dimensione cognitiva della restrizione alimentare è un potente predittore dell’esercizio fisico eccessivo e compulsivo e che la psicopatologia del DA si correla positivamente con l’esercizio nei pazienti con DA, supporta l’ipotesi che i processi cognitivi coinvolti nel controllo dell’alimentazione, peso e forma del corpo potrebbero essere più importanti degli effetti biologici della restrizione dietetica calorica.4
L’associazione della psicopatologia del DA e della restrizione dietetica con alcuni tratti specifici di personalità (es., bassa ricerca della novità, perfezionismo, ossessività e compulsività) potrebbe spiegare la tendenza di alcuni pazienti ad esercitarsi in modo sistematico da soli e la loro capacità di tollerare esercizi monotoni e ripetitivi.3
Conseguenze
L’esercizio fisico eccessivo e compulsivo può mantenere la psicopatologia del DA attraverso i seguenti meccanismi:3
- Può contribuire con la restrizione dietetica caloria alla perdita di peso e al mantenimento di un basso peso corporeo.
- Può aumentare l’eccessiva valutazione del peso, della forma del corpo e del loro controllo. Più intenso e frequente è l’esercizio per controllare il peso e la forma del corpo più aumentano le preoccupazioni su queste caratteristiche fisiche.
- Favorisce l’allentamento del controllo dell’alimentazione e gli episodi bulimici se usato come comportamento di compenso (il paziente pensa di poter consumare le calorie in eccesso introdotte).13
- Favorisce l’isolamento sociale. La maggior parte dei pazienti si esercita da solo e inevitabilmente riduce il tempo passato con gli altri. La marginalizzazione della vita sociale può contribuire ad aumentare l’importanza attribuita al peso, forma del corpo e loro controllo.13
- Può essere usato come comportamento disfunzionale di modulazione delle emozioni. In questo caso l’esercizio mantiene il DA attraverso due meccanismi che interagiscono tra loro: modulazione del tono dell’umore e controllo del peso e della forma del corpo.
La Figura 1 mostra i principali meccanismi di mantenimento dei DA postulati dalla teoria cognitivo comportamentale transdiagnostica,6 una delle più influenti teorie psicologiche in termini di trattamento,26 mettendo in risalto il ruolo dell’esercizio fisico eccessivo e compulsivo nel mantenimento della psicopatologia specifica del DA.
Altre conseguenze negative dell’esercizio fisico eccessivo e compulsivo sono l’aumentato rischio di lesioni da sovraccarico e, nei pazienti sottopeso, un aumentato rischio di fratture27 e complicazioni cardiache.28
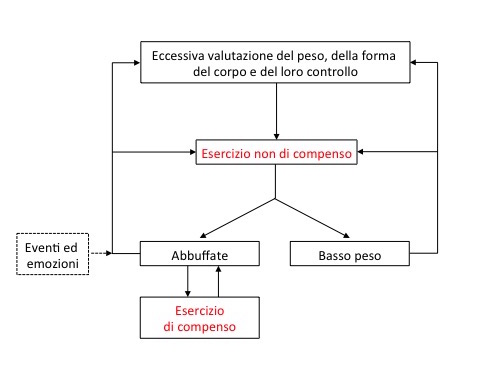
Figura 1. I principali meccanismi attraverso cui l’esercizio fisico eccessivo e compulsivo contribuisce a mantenere la psicopatologia del disturbo dell’alimentazione secondo la toria cognitivo comportamentale transdiagnostica
Influenza sull’esito del trattamento
I pochi studi disponibili sembrano indicare che l’esercizio fisico eccessivo e compulsivo sia un predittore di scarsa risposta al trattamento dell’AN essendo associato a un trattamento ospedaliero più lungo9 e a un più breve tempo di ricaduta.10 Uno studio a Villa Garda ha evidenziato che è un predittore di minor miglioramento della psicopatologia specifica del DA valutata con l‘EDE.4 Questi dati indicano l’importanza di includere strategie aggiuntive e specifiche nel trattamento dei DA per affrontare questo comportamento disfunzionale.
Valutazione diagnostica
L’osservazione del comportamento del paziente nello studio medico è il primo passo per valutare la presenza di esercizio fisico eccessivo e compulsivo nei pazienti con DA. Quelli con questa caratteristica clinica in genere rimangono in piedi e camminano nella sala d’attesa e, durante la visita, rimangono seduti sulla sedia senza appoggiarsi allo schienale; in alcuni casi sono riluttanti a sedersi dopo la richiesta del medico.
Per ottenere una valutazione più dettagliata della natura dell’esercizio fisico del paziente il terapeuta dovrebbe valutare:
- La natura eccessiva dell’esercizio. Non esiste un accordo sui criteri per valutare l’esercizio fisico eccessivo nei pazienti con DA. Le definizioni diverse e le soglie usate dai vari autori per definire l’esercizio fisico eccessivo (es. più di tre ore al giorno,17 almeno cinque volte la settimana per un’ora senza fermarsi,18 almeno cinque giorni la settimana negli ultimi tre mesi29) sono arbitrarie e aperte alle critiche.4 Indici più utili di esercizio fisico eccessivo sono quelli proposti dal DSM-IV (p 546)1: un esercizio che “interferisce significativamente con attività importanti, che si verifica in ore e in luoghi impropri o continua nonostante gli infortuni o le complicanze mediche”. È anche utile valutare se il paziente fa un esercizio eccessivo nelle attività giornaliere di routine, nello sport o in modo anomalo (vedi sopra).
- La natura compulsiva dell’esercizio. Questa dimensione può essere valutata chiedendo al paziente se si sente obbligato a esercitarsi o se si sente in colpa se non è in grado per qualsiasi motivo di fare esercizio.
- La funzione dell’esercizio. Dovrebbe essere investigata chiedendo al paziente se si esercita per controllare o modificare il peso e la forma del corpo e per bruciare calorie. In tutti i pazienti è anche importante valutare se l’esercizio ha altre funzioni (es. modulare alcune emozioni negative).
Trattamento
Fino ad ora è stato pubblicato poco sulla gestione dell’esercizio fisico eccessivo e compulsivo. La Terapia Cognitivo Comportamentale (CBT), il trattamento più efficace nella BN,30 nella sua forma migliorata (CBT-E)13 e nell’adattamento sviluppato presso la Casa di Cura Villa Garda,31 affronta l’esercizio fisico eccessivo e compulsivo adottando le seguenti procedure e strategie:
- Monitoraggio dell’esercizio. Se si sospetta la presenza di esercizio fisico eccessivo e compulsivo, il terapeuta chiede al paziente di monitorare in “tempo reale” nella Scheda di Monitoraggio lla sua frequenza, durata e natura. Nei pazienti non consapevoli di fare esercizio in modo eccessivo l’uso di un contapassi per due giorni consecutivi può aiutare a raggiungere un quadro reale della quantità giornaliera eseguita.32 Il terapeuta dovrebbe rivedere con il paziente il numero di passi eseguiti giornalmente; è comune osservare pazienti che eseguono 20.000-30.000 passi ogni giorno, una quantità due-tre volte superiore a quella necessaria per uno stile di vita attivo e salutare.33 Strumenti tecnici, come gli accelerometri34 o la valutazione ecologica momentanea con un palmare,35 non sono disponibili alla maggior parte dei clinici e dovrebbero essere usati solo per scopi di ricerca.
- Educazione. Il paziente va educato sulle potenziali conseguenze negative dell’esercizio fisico eccessivo e compulsivo. I punti seguenti dovrebbero essere sempre discussi:
- L’esercizio fisico eccessivo e compulsivo fa perdere un mucchio di tempo che può essere usato in modo più utile e positivo (es. interagire con altre persone, studiare, coltivare hobby). 13
- L’esercizio fisico eccessivo e compulsivo è un importante meccanismo di mantenimento dei DA (vedi Figura 1).
- L’esercizio fisico eccessivo e compulsivo può creare lesioni e, in chi è sottopeso, aumentare il rischio di fratture e complicazioni cardiache.
- L’esercizio fisico eccessivo e compulsivo può ostacolare il trattamento interferendo con il recupero del peso, aumentando la durata della terapia e il tasso di ricaduta.
- Procedure e strategie. Le procedure e strategie per affrontare l’esercizio fisico eccessivo e compulsivo previste dalla CBT sono le seguenti:
- Fare esercizio fisico salutare e socialmente. Aiutare il paziente, anche in sottopeso, a essere “in forma” fisicamente e psicologicamente è una strategia chiave per interrompere l’esercizio fisico eccessivo e compulsivo. Il terapeuta dovrebbe essere attivo nell’aiutare il paziente a trovare opportunità per esercitarsi socialmente (es. suggerendo un luogo dove ricevere lezioni di tennis di gruppo). È essenziale però che il paziente interrompa qualsiasi legame tra alimentazione e esercizio.
- Interrompere lo sport agonistico. I pazienti che praticano sport agonistico devono interrompere sia gli allenamenti sia le competizioni perché il continuare a fare un esercizio fisico intenso è un meccanismo di mantenimento del DA. Dopo la guarigione, il paziente dovrà valutare con il terapeuta i pro e i contro di riprendere l’attività sportiva agonistica.
- Praticare l’uso di comportamenti funzionali di modulazione delle emozioni. Se l’esercizio fisico eccessivo e compulsivo è usato per modulare le emozioni, il paziente dovrebbe essere aiutato a sostituirlo con comportamenti funzionali di modulazione dell’umore (es. ascoltare musica, parlare con delle persone, fare un bagno o una doccia, guardare un film) e usare la tecnica di risoluzione dei problemi per affrontare gli eventi che scatenano l’episodio d’intolleranza alle emozioni.
- Restrizione dell’esercizio. Se il paziente non è in grado di gestire l’impulso a esercitarsi in modo eccessivo può essere utile proporgli un periodo di un paio di settimane di restrizione dell’esercizio con la supervisione di un assistente. Questa procedura è proposta in rari casi e solo con il consenso del paziente e se esiste la possibilità che qualcuno possa fare assistenza.
Uno studio eseguito a Villa Garda sulla CBT-E ospedaliera,31 che ha adottato le procedure e le strategie sopradescritte, ha osservato una riduzione significativa dei giorni e della durata dell’esercizio nei pazienti che hanno completato il trattamento.4
Nei pazienti che non rispondono alle strategie e procedure cognitivo comportamentali può essere considerata la prescrizione di olanzapina (5 mg/die). A supporto del suo uso c’è uno studio aperto che ha osservato una riduzione dei livelli di attività fisica nei pazienti iperattivi con AN trattati per tre mesi con olanzapina.36
Conclusioni
L’esercizio fisico eccessivo e compulsivo è una caratteristica clinica osservata in circa il 50% dei pazienti con DA e la sua prevalenza è particolarmente elevata in quelli con AN. È un comportamento che pone una sfida per i clinici sia per la valutazione diagnostica sia per il trattamento. Nella maggior parte dei casi è usato per controllare o modificare il peso e la forma del corpo e per bruciare calorie, ma in un sottogruppo di pazienti anche per modulare le emozioni. La sua valutazione può essere ottimizzata con domande e strumenti specifici (es. Scheda di Monitoraggio o contapassi), ma poco è stato pubblicato sul suo trattamento. Allo stato attuale, la CBT sembra essere il miglior trattamento disponibile, è accettata positivamente dai pazienti e riduce la frequenza e la durata dell’esercizio, almeno in quelli ospedalizzati.
Bibliografia
- American Psychiatric Association. Diagnostic and statistical manual of mental disorders (4th ed.). Washington, D.C: American Psychiatric Association; 1994.
- Adkins EC, Keel PK. Does “excessive” or “compulsive” best describe exercise as a symptom of bulimia nervosa? Int J Eat Disord. Jul 2005;38(1):24-29.
- Dalle Grave R. Excessive and Compulsive Exercise in Eating Disorders: Prevalence, Associated Features and Management. Direction in Psychiatry. 2008;21(28):273-282.
- Dalle Grave R, Calugi S, Marchesini G. Compulsive Exercise to Control Shape or Weight in Eating Disorders: Prevalence, Associated Features and Treatment Outcome Compr Psychiatry. 2008;49:346–352.
- Mond JM, Hay PJ, Rodgers B, Cathy O. An update on the definition of “excessive exercise” in eating disorders research. Int J Eat Disord. 2006;39(2):147-153.
- Fairburn CG, Cooper Z, Shafran R. Cognitive behaviour therapy for eating disorders: a “transdiagnostic” theory and treatment. Behav Res Ther. May 2003;41(5):509-528.
- Davis C, Katzman DK, Kaptein S, et al. The prevalence of high-level exercise in the eating disorders: etiological implications. Compr Psychiatry. Nov-Dec 1997;38(6):321-326.
- Yager J, Andersen AE. Anorexia Nervosa. N Engl J Med. October 6, 2005 2005;353(14):1481-1488.
- Solenberger SE. Exercise and eating disorders: a 3-year inpatient hospital record analysis. Eat Behav. Summer 2001;2(2):151-168.
- Strober M, Freeman R, Morrell W. The long-term course of severe anorexia nervosa in adolescents: survival analysis of recovery, relapse, and outcome predictors over 10-15 years in a prospective study. Int J Eat Disord. Dec 1997;22(4):339-360.
- Davis C, Fox J, Cowles M, Hastings P, Schwass K. The functional role of exercise in the development of weight and diet concerns in women. J Psychosom Res. 1990;34(5):563-574.
- Davis C, Fox J. Excessive exercise and weight preoccupation in women. Addict Behav. Mar-Apr 1993;18(2):201-211.
- Fairburn CG. Cognitive Behavior Therapy and Eating Disorders. New York: Guilford Press; 2008.
- Claes L, Vandereycken W, Vertommen H. Self-injurious behaviors in eating-disordered patients. Eat Behav. Autumn 2001;2(3):263-272.
- Bulik CM, Klump KL, Thornton L, et al. Alcohol use disorder comorbidity in eating disorders: a multicenter study. J Clin Psychiatry. Jul 2004;65(7):1000-1006.
- Holderness CC, Brooks-Gunn J, Warren MP. Co-morbidity of eating disorders and substance abuse review of the literature. Int J Eat Disord. Jul 1994;16(1):1-34.
- Shroff H, Reba L, Thornton LM, et al. Features associated with excessive exercise in women with eating disorders. Int J Eat Disord. Sep 2006;39(6):454-461.
- Penas-Lledo E, Vaz Leal FJ, Waller G. Excessive exercise in anorexia nervosa and bulimia nervosa: relation to eating characteristics and general psychopathology. Int J Eat Disord. May 2002;31(4):370-375.
- Davis C, Kaptein S. Anorexia nervosa with excessive exercise: a phenotype with close links to obsessive-compulsive disorder. Psychiatry Res. Jun 15 2006;142(2-3):209-217.
- Brewerton TD, Stellefson EJ, Hibbs N, Hodges EL, Cochrane CE. Comparison of eating disorder patients with and without compulsive exercising. Int J Eat Disord. May 1995;17(4):413-416.
- Holtkamp K, Herpertz-Dahlmann B, Mika C, et al. Elevated physical activity and low leptin levels co-occur in patients with anorexia nervosa. J Clin Endocrinol Metab. Nov 2003;88(11):5169-5174.
- Exner C, Hebebrand J, Remschmidt H, et al. Leptin suppresses semi-starvation induced hyperactivity in rats: implications for anorexia nervosa. Mol Psychiatry. Sep 2000;5(5):476-481.
- Finger FW. The effect of food deprivation and subsequent satiation upon general activity in the rat. J Comp Physiol Psychol. Dec 1951;44(6):557-564.
- Pirke KM, Broocks A, Wilckens T, Marquard R, Schweiger U. Starvation-induced hyperactivity in the rat: the role of endocrine and neurotransmitter changes. Neurosci Biobehav Rev. Fall 1993;17(3):287-294.
- Hebebrand J, Exner C, Hebebrand K, et al. Hyperactivity in patients with anorexia nervosa and in semistarved rats: evidence for a pivotal role of hypoleptinemia. Physiol Behav. Jun 2003;79(1):25-37.
- Fairburn CG, Harrison PJ. Eating disorders. Lancet. Feb 1 2003;361(9355):407-416.
- Haddad FS, Bann S, Hill RA, Jones DH. Displaced stress fracture of the femoral neck in an active amenorrhoeic adolescent. Br J Sports Med. Mar 1997;31(1):70-72.
- Olivares JL, Vazquez M, Fleta J, Moreno LA, Perez-Gonzalez JM, Bueno M. Cardiac findings in adolescents with anorexia nervosa at diagnosis and after weight restoration. Eur J Pediatr. Jun 2005;164(6):383-386.
- Fairburn CG, Marcus MD, Wilson GT. Cognitive-behavioral therapy for binge eating and bulimia nervosa. A comprehensive treatment manual. In: Fairburn CG, Wilson GT, eds. Binge Eating: Nature, Assessment and Treatment. New York: The Guildford Press; 1993:361-404.
- National Institute of Clinical Excellence. Eating disorders. Core interventions in the treatment and management of anorexia nervosa, bulimia nervosa and related eating disorders. Clinical Guideline 9: National Collaborating Centre for Mental Health; 2004.
- Dalle Grave R, Bohn K, Hawker D, Fairburn CG. Inpatient, day patient and two forms of outpatient CBT-E. In: Fairburn CG, ed. Cognitive Behavior Therapy and Eating Disorders. New York: Guilford Press; 2008:231-244.
- Dalle Grave R. Terapia cognitivo comportamentale dei disturbi dell’alimentazione durate il ricovero. Verona: Positive Press; 2005.
- Richardson CR, Newton TL, Abraham JJ, Sen A, Jimbo M, Swartz AM. A meta-analysis of pedometer-based walking interventions and weight loss. Ann Fam Med. Jan-Feb 2008;6(1):69-77.
- Westerterp KR, Bouten CV. Physical activity assessment: comparison between movement registration and doubly labeled water method. Z Ernahrungswiss. Dec 1997;36(4):263-267.
- Stein KF, Corte CM. Ecologic momentary assessment of eating-disordered behaviors. Int J Eat Disord. Nov 2003;34(3):349-360.
- Hillebrand JJ, van Elburg AA, Kas MJ, van Engeland H, Adan RA. Olanzapine reduces physical activity in rats exposed to activity-based anorexia: possible implications for treatment of anorexia nervosa? Biol Psychiatry. Oct 15 2005;58(8):651-657.






Esercizio fisico eccessivo e compulsivo nei disturbi dell’alimentazione
A cura di Riccardo Dalle Grave
Unità di Riabilitazione Nutrizionale della Casa di Cura Villa Garda
Centro ADA – Verona
Il termine esercizio fisico “eccessivo” è stato introdotto dal Manuale Statistico e Diagnostico dei Disturbi Mentali (DSM-IV)1 per definire una forma particolare di attività fisica adottata da un ampio sottogruppo di persone affette da bulimia nervosa (BN). La definizione del DSM-IV enfatizza la dimensione quantitativa dell’esercizio, ma non tiene conto di quella qualitativa, una caratteristica clinica che sembra ancora più importante nel predire la psicopatologia specifica dei disturbi dell’alimentazione (DA).2 In realtà, nella maggior parte dei casi le due dimensioni coesistono e perciò appare più appropriato usare il termine “esercizio fisico eccessivo e compulsivo” per descrivere il tipo di attività fisica non salutare praticata da alcune persone affette da DA.3, 4
La funzione principale dell’esercizio fisico eccessivo e compulsivo nei pazienti con DA è controllare il peso e la forma del corpo,4 una dimensione fortemente associata alla psicopatologia del DA,5 ma in un sottogruppo di casi è anche quella di modulare le emozioni, in particolare l’ansia e la rabbia.6
L’esercizio fisico eccessivo e compulsivo è un’importante caratteristica clinica dei DA: precede in alcuni pazienti, in particolare i maschi, la restrizione dietetica7, mantiene la psicopatologia specifica dei DA6, può determinare danni fisici rilevanti,8 interferisce con il recupero del peso nei pazienti sottopeso9 ed è un predittore di scarsa risposta al trattamento nell’anoressia nervosa (AN).10
Definizione e classificazione
L’esercizio fisico è definito “eccessivo” quando la sua durata, frequenza e intensità supera quanto è necessario per ottenere benefici per la salute e aumenta il rischio di produrre dei danni fisici. 11, 12 L’esercizio fisico eccessivo può essere eseguito in vari modi: 13
L’esercizio è definito “compulsivo” quando è associato al senso soggettivo di essere obbligati o spinti a esercitarsi, ha la priorità rispetto alle altre attività della giornata (es. scuola) ed è associato a sensi di colpa e ansia quando è rimandato. 2, 13
L’esercizio fisico eccessivo e compulsivo può essere classificato in base alla sua funzione in due categorie principali:13
Prevalenza
La prevalenza dell’esercizio fisico eccessivo e compulsivo nei pazienti con DA varia dal 39%17 al 45.5%. 4 È più frequente nei pazienti con AN rispetto a quelli con BN 4, 7, 17 o DA non altrimenti specificati (NOS) 4, 17. Nei pazienti ricoverati presso la Casa di Cura Villa Garda la prevalenza più elevata (80%) è stata trovata nell’AN sottotipo con restrizioni, la più bassa nei DA-NOS (31.9%) e l’intermedia nell’AN sottotipo con abbuffate/comportamenti eliminativi (43.3%), e nella BN sottotipo con condotte di eliminazione (39.3%).4
Caratteristiche cliniche associate
I pazienti con DA ed esercizio fisico eccessivo e compulsivo, rispetto a quelli che non riportano tale caratteristica clinica, mostrano più elevati livelli di restrizione dietetica, preoccupazioni per il peso e la forma del corpo,4 più basso IMC, più giovane età, punteggi più elevati nelle scale che valutano il perfezionismo, l’ossessività, la compulsività, la persistenza 17 e l’ansia,17, 18 punteggi più bassi di ricerca della novità4, 17 e maggiori sintomi e tatti del disturbo ossessivo e compulsivo.19 In contrasto, i pazienti che non riportano esercizio fisico eccessivo e compulsivo hanno una maggiore prevalenza di vomito autoindotto, 4, 20 di uso improprio di lassativi e di episodi bulimici.20
Alcuni dati indicano un’associazione potenziale tra restrizione dietetica ed esercizio fisico eccessivo e compulsivo. Uno studio eseguito a Villa Garda ha trovato che i punteggi della sottocala “restrizione” dell’intervista Eating Disorder Examination (EDE) è un predittore importante sia dell’esercizio eccessivo e compulsivo sa della quantità di attività fisica eseguita.4 Un altro studio ha trovato un’associazione tra esercizio eccessivo e restrizione dietetica nell’AN.21 Studi sugli animali hanno trovato che i ratti incrementano il movimento in conseguenza della deprivazione alimentare22-24 e che nei ratti sottoposti a restrizione alimentare, la somministrazione di leptina sopprime l’iperattività indotta dal digiuno sia prima sia dopo la sua occorrenza.22 L’associazione tra bassi livelli di leptina ed esercizio fisico eccessivo è stata trovata anche in un piccolo campione di pazienti con AN21 e tale osservazione è stata usata come prova per supportare l’ipotesi che i bassi livelli di leptina indotti dalla restrizione calorica alimentare possano incrementare i livelli di attività fisica. Modelli sperimentali di ipoleptinemia indotta negli animali di laboratorio e negli esseri umani non hanno però trovato un’associazione con l’incremento dei livelli di attività fisica.25 Non è inoltre chiaro se il meccanismo che induce l’esercizio fisico eccessivo e compulsiva sia la restrizione dietetica cognitiva (cioè il tentativo di restringere l’alimentazione per modificare il peso e la forma del corpo, indipendentemente dal fatto che ciò determini un bilancio calorico negativo e una perdita di peso) o la restrizione dietetica calorica (cioè una restrizione che determina un bilancio energetico negativo e una perdita di peso). L’osservazione che la sottoscala “restrizione” dell’EDE, una misura della dimensione cognitiva della restrizione alimentare è un potente predittore dell’esercizio fisico eccessivo e compulsivo e che la psicopatologia del DA si correla positivamente con l’esercizio nei pazienti con DA, supporta l’ipotesi che i processi cognitivi coinvolti nel controllo dell’alimentazione, peso e forma del corpo potrebbero essere più importanti degli effetti biologici della restrizione dietetica calorica.4
L’associazione della psicopatologia del DA e della restrizione dietetica con alcuni tratti specifici di personalità (es., bassa ricerca della novità, perfezionismo, ossessività e compulsività) potrebbe spiegare la tendenza di alcuni pazienti ad esercitarsi in modo sistematico da soli e la loro capacità di tollerare esercizi monotoni e ripetitivi.3
Conseguenze
L’esercizio fisico eccessivo e compulsivo può mantenere la psicopatologia del DA attraverso i seguenti meccanismi:3
La Figura 1 mostra i principali meccanismi di mantenimento dei DA postulati dalla teoria cognitivo comportamentale transdiagnostica,6 una delle più influenti teorie psicologiche in termini di trattamento,26 mettendo in risalto il ruolo dell’esercizio fisico eccessivo e compulsivo nel mantenimento della psicopatologia specifica del DA.
Altre conseguenze negative dell’esercizio fisico eccessivo e compulsivo sono l’aumentato rischio di lesioni da sovraccarico e, nei pazienti sottopeso, un aumentato rischio di fratture27 e complicazioni cardiache.28
Figura 1. I principali meccanismi attraverso cui l’esercizio fisico eccessivo e compulsivo contribuisce a mantenere la psicopatologia del disturbo dell’alimentazione secondo la toria cognitivo comportamentale transdiagnostica
Influenza sull’esito del trattamento
I pochi studi disponibili sembrano indicare che l’esercizio fisico eccessivo e compulsivo sia un predittore di scarsa risposta al trattamento dell’AN essendo associato a un trattamento ospedaliero più lungo9 e a un più breve tempo di ricaduta.10 Uno studio a Villa Garda ha evidenziato che è un predittore di minor miglioramento della psicopatologia specifica del DA valutata con l‘EDE.4 Questi dati indicano l’importanza di includere strategie aggiuntive e specifiche nel trattamento dei DA per affrontare questo comportamento disfunzionale.
Valutazione diagnostica
L’osservazione del comportamento del paziente nello studio medico è il primo passo per valutare la presenza di esercizio fisico eccessivo e compulsivo nei pazienti con DA. Quelli con questa caratteristica clinica in genere rimangono in piedi e camminano nella sala d’attesa e, durante la visita, rimangono seduti sulla sedia senza appoggiarsi allo schienale; in alcuni casi sono riluttanti a sedersi dopo la richiesta del medico.
Per ottenere una valutazione più dettagliata della natura dell’esercizio fisico del paziente il terapeuta dovrebbe valutare:
Trattamento
Fino ad ora è stato pubblicato poco sulla gestione dell’esercizio fisico eccessivo e compulsivo. La Terapia Cognitivo Comportamentale (CBT), il trattamento più efficace nella BN,30 nella sua forma migliorata (CBT-E)13 e nell’adattamento sviluppato presso la Casa di Cura Villa Garda,31 affronta l’esercizio fisico eccessivo e compulsivo adottando le seguenti procedure e strategie:
Uno studio eseguito a Villa Garda sulla CBT-E ospedaliera,31 che ha adottato le procedure e le strategie sopradescritte, ha osservato una riduzione significativa dei giorni e della durata dell’esercizio nei pazienti che hanno completato il trattamento.4
Nei pazienti che non rispondono alle strategie e procedure cognitivo comportamentali può essere considerata la prescrizione di olanzapina (5 mg/die). A supporto del suo uso c’è uno studio aperto che ha osservato una riduzione dei livelli di attività fisica nei pazienti iperattivi con AN trattati per tre mesi con olanzapina.36
Conclusioni
L’esercizio fisico eccessivo e compulsivo è una caratteristica clinica osservata in circa il 50% dei pazienti con DA e la sua prevalenza è particolarmente elevata in quelli con AN. È un comportamento che pone una sfida per i clinici sia per la valutazione diagnostica sia per il trattamento. Nella maggior parte dei casi è usato per controllare o modificare il peso e la forma del corpo e per bruciare calorie, ma in un sottogruppo di pazienti anche per modulare le emozioni. La sua valutazione può essere ottimizzata con domande e strumenti specifici (es. Scheda di Monitoraggio o contapassi), ma poco è stato pubblicato sul suo trattamento. Allo stato attuale, la CBT sembra essere il miglior trattamento disponibile, è accettata positivamente dai pazienti e riduce la frequenza e la durata dell’esercizio, almeno in quelli ospedalizzati.
Bibliografia